Achtergrond
In 2010 werd via de CRASH-II trial tranexaminezuur (TXA) op de kaart gezet.1 In deze grote multicenter trial werd aangetoond dat de mortaliteit met een klein, significant, percentage verlaagd werd bij traumapatiënten met ernstige extracraniële bloedingen. Hierbij traden er geen toename in complicaties op. Door de positieve resultaten van deze CRASH-II trial en twee eerdere kleinere studies vroegen de auteurs van de CRASH 3 trial zich af of TXA ook bij traumatische intracraniële bloedingen een positief effect zou hebben.
Afbraakproducten van fibrinogeen worden gevonden in patiënten met traumatisch hersenletsel (THL) en voorspellen een actieve intracraniële bloeding, welke in theorie gestopt kan worden door TXA.2 De TICH-II trial uit 2018 toonde bij niet-traumatisch intracraniële bloedingen echter geen effect in mortaliteit.3 In deze studie werden inclusietijden van 8 uur gehanteerd, in combinatie met brede inclusiecriteria. Het is bekend dat bij traumapatiënten een excessieve fibrinolyse reactie optreedt waardoor TXA wellicht effectiever is bij traumatische hersenbloedingen in vergelijking met non-traumatische bloedingen.4
De CRASH 3 trial is de eerste grote randomised controlled trial (RCT) die onderzoek doet naar het gebruik van TXA bij traumatische intracraniële bloedingen. Een meta-analyse met 510 patiënten van twee kleine RCT’s lieten reeds een niet significante trend zien in de reductie van mortaliteit na toediening van TXA (RR=0.64 (95% CI 0.41-1.02)).5
Wat is tranexaminezuur?
TXA blokkeert de werking van plasminogeen, een eiwit dat zich normaal gesproken nestelt in nieuw te vormen stolsels. Door dit te blokkeren wordt er minder plasmine gevormd zodat fibrine, en dus het stolsel, niet wordt afgebroken. Bij ernstige bloedingen wordt de fibrinolyse gestimuleerd, waardoor juist bij massale bloedingen tranexaminezuur een bijdragend potentieel heeft. TXA is dan ook het meest efficiënt na snelle toediening.6
Tranexaminezuur blokkeert de werking van plasminogeen. Dit remt de vorming van plasmine en vervolgens fibrinogeen. Zo blijft het gevormde bloedstolsel intact.
Studieopzet
Het betreft een dubbelblinde, placebogecontroleerde gerandomiseerde trial. Het onderzoek is een internationale multicenter trial.
PICO
Patiënten:
Patiënten ouder dan 16 jaar met traumatisch hersenletsel (THL) die binnen 3 uur na het trauma geïncludeerd werden, met een Glasgow Coma Scale (GCS) ≤ 12 of intracranieel bloed op de CT scan zonder ernstige extracraniële bloedingen.
Interventie:
Tranexaminezuur intraveneus (IV), 1 gram over 10 minuten, gevolgd door 1 gram IV continue infusie in 8 uur.
Controle:
Placebo IV (0.9% NaCl) in 10 minuten en nadien continue infusie IV in 8 uur.
Outcome:
De primaire uitkomst
De primaire uitkomst van de studie betrof aan traumatisch hersenletsel gerelateerde mortaliteit binnen 28 dagen bij patiënten die binnen 3 uur behandeld waren.
(Initieel was er een timeframe van 8 uur bedacht, echter gedurende de studie werd dit teruggebracht naar 3 uur. Dit werd aangepast nadat uit diverse trials bleek dat het onwaarschijnlijk leek dat tranexaminezuur effect zou hebben indien het later dan 3 uur na trauma werd toegediend. Hierop is de primaire uitkomstvraag aangepast. Ook werden patiënten met initieel een GCS 3 of beiderzijds niet responsieve pupilreacties geëxcludeerd.)
Secondaire uitkomsten
– Vroege (THL-gerelateerde) mortaliteit (<24uur na trauma)
– Totale mortaliteit
– Oorzaak-specifieke mortaliteit
– Neurologische uitkomst
– Vasculair occlusieve events (myocard ischemie, cerebrovasculair accident, diep
veneuze trombose of longembolie)
– Epileptische insulten
– Complicaties in het algemeen
– Neurochirurgische interventies
– Opnamedagen op Intensive Care
– Complicaties <28 dagen na randomisatie

Resultaten
In totaal werden in 175 ziekenhuizen in 29 verschillende landen 12.737 patiënten gerandomiseerd.
- Tranexaminezuur groep: 6406 (50.3%) patiënten
- Placebo controlegroep: 6331 (49.7%) patiënten
Uiteindelijk werden 9.202 (72.2%) patiënten geïncludeerd en gerandomiseerd. Na exclusie van patiënten zonder complete data bleven er 9.127 patiënten voor statische analyse.
Primaire uitkomstmaat
De primaire onderzoeksvraag betrof verschil in THL gerelateerde mortaliteit (bij behandeling <3u):
- TXA 18.5% (n=855) vs. placebo 19.8% (n=892), RR 0.94 (95% CI 0.86-1.02)
Er werd dus geen verschil gevonden het risico op mortaliteit tussen de de twee groepen in de hele onderzoekspopulatie. Na exclusie van patiënten met een GCS 3 en/of beiderzijds niet responsieve pupilreacties bleek dat nog altijd zo te zijn: (NB: dit was een vooraf gespecificeerde analyse)
- TXA: 12.5% (n=485) vs. placebo 14.0% (n=525), RR=0.89 (95% CI 0.80-1.00)
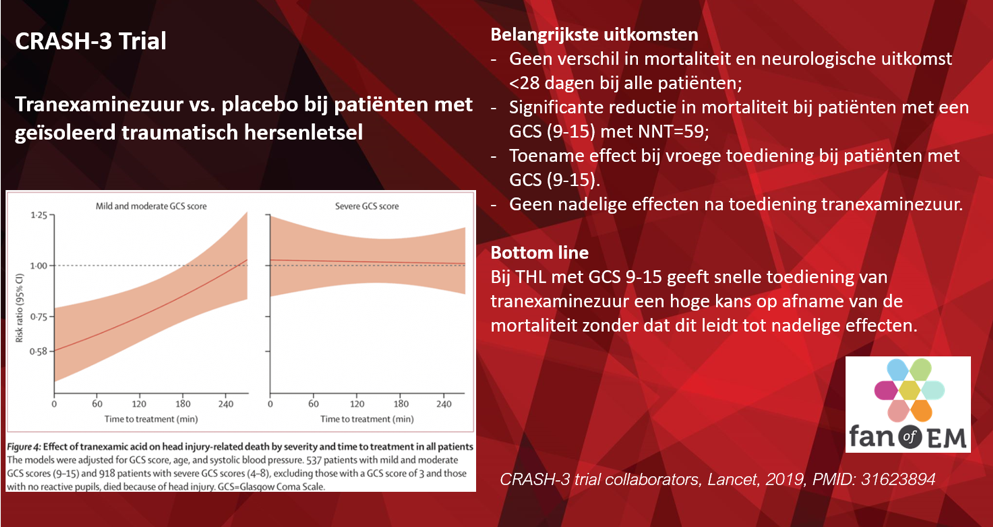
Zodra de auteurs de groepen uitsplitsen naar ernst van het THL, gebruikmakend van de GCS, blijkt dat bij patiënten met mild tot matig hersenletsel (GCS: 9-15) het risico op mortaliteit lager is, met absolute reductie van 1.7% en een number needed to treat (NNT) van 59:
- CGS 9-15: TXA 5.8% (n=166) vs. placebo 7.5% (n=207), RR=0.78 (95% CI 0.64-0.95), ARR=1.7%àNNT=59
- GCS 3-8: TXA 39.6% 9 (n=689) vs. placebo 40.1% (n= 685), RR=0.99 (95% CI 0.91-1.07)
Na toediening van tranexaminezuur IV <3 uur daalt de mortaliteit bij patiënten met mild tot matig hersenletsel (GCS: 9-15)
Ook werd gekeken naar het verschil in mortaliteit na indeling van de groepen naar pupilreacties:
- Beide pupillen reactief: TXA 11.5% (n=440) vs. placebo 13.2% (n=493), RR = 0.87 (95% CI 0.77-0.98)
- 1 of beide niet reactief: TXA 52.3% (n=415) vs. placebo 50.8% (n=399), RR 1.03 (95% CI 0.94-1.13)
Regressie analyse naar de ernst van het trauma (gemeten middels GCS) toont aan dat TXA tot een significant lagere mortaliteit leidt bij patiënten met een minder ernstig trauma (p=0.007).
Ook keken de auteurs na het moment van toediening van TXA. Er werd geen effect gezien tussen duur van toediening en de THL-gerelateerde mortaliteit naar gelang patiënten werden ingedeeld in tijd tot toediening <1 uur, 1-3 uur en >3 uur na toediening.
Echter, na multivariabele regressie analyse, gecorrigeerd voor CGS, SBD en leeftijd bleek dat TXA bij patiënten met mild-matig THL (GCS 9-15) effectiever was indien dit zo snel mogelijk wordt toegediend (p=0.005). Dit effect werd niet gezien bij patiënten met ernstig THL (GCS 4-8), na exclusie patiënten met GSC 3 en/of geen pupilreacties (p=0.73).
Secundaire uitkomstmaten
Als secundaire uitkomsten werd gekeken naar THL-gerelateerde mortaliteit <24 uur na letsel. Er was een significant verminderd risico op mortaliteit na toediening van TXA (RR 0.81 (95% CI 0.69-0.95)). Nadat patiënten met GCS 3 en/of geen pupilreacties werden geëxcludeerd was dit verschil nog duidelijker te zien (RR 0.72 (95% CI 0.56-0.92)).
Er was geen verschil in niet-hoofdletsel gerelateerde mortaliteit (RR= 1.31 (95% CI 0.93-1.85)) en voor all-cause mortaliteit (RR=0.96 (95% CI 0.89-1.04)) tussen beide groepen in de hele studiepopulatie.
Er was geen verschil in neurologische uitkomst bij de overlevenden indien TXA werd toegediend. Zowel niet bij patiënten die <3 uur behandeld werden, als de groep die later werd behandeld.
Het risico op vasculaire occlusieve events en andere complicaties was niet verschillend in de TXA groep en de placebogroep.
Sterke punten
- Zeer grote, methodologisch erg goed opgezette, gerandomiseerde, placebo-gecontroleerde, dubbelblinde studie. Deze opzet werd ook goed uitgevoerd.
- Klinisch belangrijke onderzoeksvraag en zowel bruikbaar pre-hospitaal als ‘bedside’ in het ziekenhuis.
- Er werd een intention to treat protocol gehanteerd, waarmee de realiteit meer benaderd wordt.
- Auteurs hebben gezocht naar hanteerbare klinische parameters (GCS en pupilreacties) om de indicatie te kunnen stellen voor het gebruik van TXA.
- Internationaal onderzoek, veel potentie in situaties met langere aanrijdtijden tot beeldvorming of interventie.
- Logische keuze van auteurs om patiënten te excluderen met infauste prognose.
- Groot percentages gerealiseerde inclusies van potentieel en weinig patiënten lost to follow up.
Limitaties
- Ondanks de erg grote inclusie getallen werd de van tevoren berekende power analyse niet gehaald, waardoor het effect van tranexaminezuur mogelijk wordt onderschat.
- In de statistische analyse zijn de vooraf gestelde uitkomstmaten verwaterd. Er is voornamelijk gefocust op de subgroep waarbij tranexaminezuur een significant verschil liet zien, zonder dat dit een vooraf gestelde uitkomstmaat was en waarop de te onderzoeken onderzoeksgroep was gepowered.
- De doodsoorzaak werd vastgesteld door de op dat moment verantwoordelijke arts. Hierdoor kan er onzekerheid bestaan over de ware doodsoorzaak. Zeker in het geval van traumapatiënten die voor verdere diagnostiek het ziekenhuis hebben bereikt en waar geen obductie plaatsvindt.
- Veneuze trombotische complicaties zoals longembolie en DVT zijn alleen vermeld als dit op beeldvorming werd vastgelegd of post-mortem werd gezien. Hierdoor is mogelijk een onderschatting van deze complicatie opgetreden, alhoewel dit mede hierdoor niet de klinisch significante complicaties zijn.
Conclusie van de auteurs
Tranexaminezuur zorgt voor een lagere mortaliteit bij patiënten met THL, als de therapie binnen 3 uur na trauma wordt gestart, zonder aanwijzingen voor bijwerkingen of complicaties. TXA is het meest efficiënt bij patiënten met mild tot matig hersenletsel, waarschijnlijk door vermindering van de expansie van intracraniële bloedingen.
Onze conclusie
De CRASH-3 studie is een zeer grote en methodologisch kwalitatief goed opgezette studie. Met het behaalde aantal inclusies is dit veruit de grootste RCT naar het effect van TXA bij geïsoleerde traumatisch intracraniële bloedingen. Op basis van de huidige CRASH-3 studie en overige studies naar TXA, is het aannemelijk dat dit middel bij patiënten met traumatisch intracraniële bloedingen een positief effect heeft.
Echter, deze studie heeft niet bewezen dat het toedienen van TXA standaard bij iedere patiënt met THL dient te worden gegeven. Patiënten met mild tot matig traumatisch hersenletsel (GCS 9-15) lijken de een optimale groep, gezien de significante reductie in mortaliteit. In diverse onderzoeken worden geen complicaties gemeld indien TXA tijdig wordt toegediend (<3 uur) en lijkt het middel veilig gebruikt te kunnen worden.
Deze combinatie maakt dat patiënten met mild tot matig hersenletsel een geschikte groep lijkt te zijn voor snelle toediening van TXA om de een reductie in mortaliteit te creëren (NNT = 59), waarbij het middel veilig gegeven kan worden.
Bottomline
Bij patiënten met mild tot matig traumatisch hersenletsel (GCS 9-12 of GCS 13-15 én bloed op CT-scan) leidt tranexaminezuur hoogstwaarschijnlijk tot een kleine afname in mortaliteit met een NNT van 59. Daarnaast blijkt uit deze studie dat tranexaminezuur veilig gegeven kan worden aan patiënten met traumatisch hersenletsel.
Referenties
- CRASH-2 trial collaborators. Effects of tanexamic acid on death, vascular occlusive events, and blood transfusion in trauma patients with significant haemorrhage (CRASH-2): a ransomised placebo-controlled trial. Lancet 2010; 376: 23-32. PMID: 20554319
- Zhang J, He M, Song Y, Xu J. Prognostic role of D-dimer level upon admission in patients with traumatic brain injury. Medicine 2018; 97: e11774.
- Sprigg N et al. Tranexamic Acid for Hyperacute Primary IntraCerebral Haemorrhage (TICH-2): An International Randomised, Placebo-Controlled, Phase 3 Superiority Trial. Lancet 2018. PMID: 29778325
- Gall LS, Davenport RA. Fibrinolysis and antifibrinolytic treatment in the trauma patient. Curr Opin Anaesthesiol. 2018 Apr;31(2):227-233. doi: 10.1097/ACO.0000000000000561.
- Zehtabchi S, Abdel Baki SG, Falzon L, Nishijima DK. Tranexamic acid for traumatic brain injury: a systematic review and meta-analysis. Am J Emerg Med. 2014;32(12):1503–1509. doi:10.1016/j.ajem.2014.09.023
- Roberts, I., Prieto-Merino, D. & Manno, D. Mechanism of action of tranexamic acid in bleeding trauma patients: an exploratory analysis of data from the CRASH-2 trial. Crit Care 18, 685 (2014) doi:10.1186/s13054-014-0685-8
Auteurs:
Bram Rook, ANIOS SEH, Medisch Centrum Leeuwarden
Reviewer:
Jeroen Veldhuis, SEH-arts KNMG, Isala Zwolle



Recente reacties